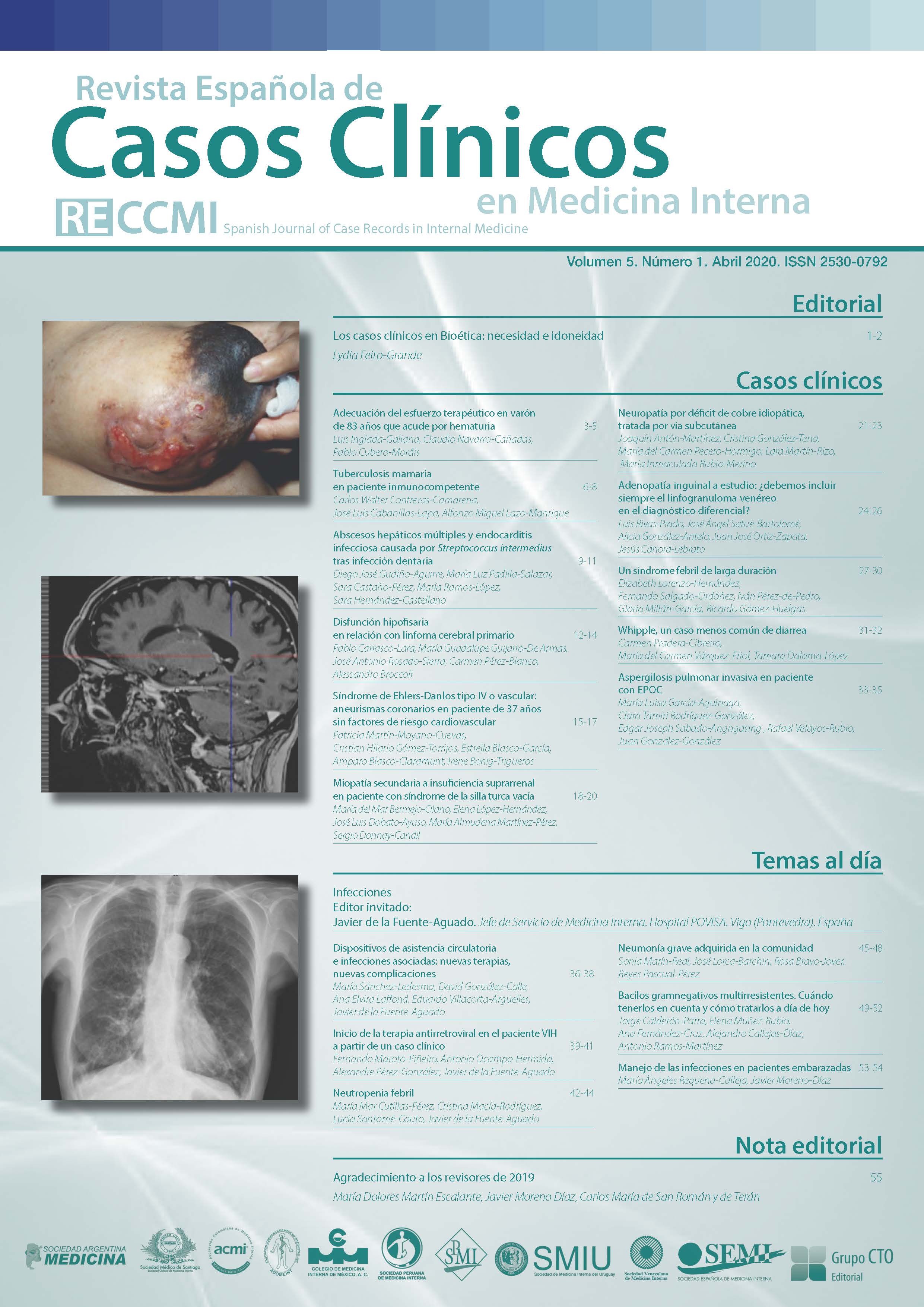
Adecuación del esfuerzo terapéutico en varón de 83 años que acude por hematuria
DOI:
https://doi.org/10.32818/reccmi.a5n1a2Palabras clave:
adecuación del esfuerzo terapéutico, limitación del esfuerzo terapéutico, prudencia, deliberación.Resumen
La limitación del esfuerzo terapéutico (LET) es un término médico que no está exento de polémica. Algunos autores defienden que la limitación es una expresión que podría considerarse peyorativa y creen que sería más apropiado hablar de “ajuste”, para evitar connotaciones “negativas” con respecto a la atención al paciente. No se trata de “dejar de actuar”, sino de adoptar una actitud proactiva que incluye agregar o modificar medidas de acuerdo con los objetivos terapéuticos del momento. Hoy en día, el termino LET está totalmente aceptado. Su uso es muy frecuente en el campo de la Medicina Interna y se considera un estándar de calidad.
Descargas
Métricas
Citas
Herreros B, Palacios G, Pacho E. Limitación del esfuerzo terapéutico. Rev Clin Esp. 2012 Mar; 212(3): 134-140. https://doi.org/10.1016/j.rce.2011.04.016.
Gracia D. Salir de la vida. En: Como arqueros al blanco. Estudios de bioética. Gracia D (editor). Madrid. Triacastela, 2004.
Gracia D. Proyecto de Bioética para Clínicos del Instituto de Bioética de la Fundación de Ciencias de la Salud. Deliberación moral: el método de la Ética. Med Clin (Barc). 2001 Jun 9; 117(1): 18-23.
Sulmasy DP, Hughes MT, Thompson RE, Astrow AB, Terry PB, Kub J, et al. How would terminally ill patients have others make decisions for them in the event of decisional incapacity? A longitudinal study. J Am Geriatr Soc. 2007; 55(12): 1981-1988. https://doi.org/10.1111/j.1532-5415.2007.01473.x.
Karlawish JH, Quill T, Meier DE. A consensus-based approach to providing palliative care to patients who lack decision-making capacity. ACP-ASIM End-of-Life Care Consensus Panel. American College of Physicians-American Society of Internal Medicine. Ann Intern Med. 1999; 130(10): 835-840. https://doi.org/10.7326/0003-4819-130-10-199905180-00018.
Casarett D, Kapo J, Caplan A. Appropriate use of artificial nutrition and hydration, fundamental principles and recommendations. N Engl J Med. 2005; 353(24): 2607-2612. https://doi.org/10.1056/NEJMsb052907.
Sabatino CP. Survey of state EMS-DNR laws and protocols. J Law Med Ethics. 1999; 27(4): 297-315. https://doi.org/10.1111/j.1748-720x.1999.tb01465.x.
Snyder Sulmasy L, Mueller PS; Ethics, Professionalism and Human Rights Committee of the American College of Physicians. Ethics and the legalization of physician-assisted suicide: an American College of Physicians Position Paper. Ann Intern Med. 2017; 167(8): 576-578. https://doi.org/10.7326/M17-0938.
Descargas
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2020 Luis Inglada-Galiana, Claudio Navarro-Cañadas, Pablo Cubero-Moráis

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-SinDerivadas 4.0.
Permite compartir, copiar y redistribuir el material en cualquier medio o formato, bajo los siguientes términos:
Reconocimiento: debe otorgar el crédito correspondiente, proporcionar un enlace a la licencia e indicar si se realizaron cambios. Puede hacerlo de cualquier manera razonable, pero no de ninguna manera que sugiera que el licenciante lo respalda a usted o su uso.
No comercial: no puede utilizar el material con fines comerciales.
No Derivados: si remezcla, transforma o construye sobre el material, no puede distribuir el material modificado.
Sin restricciones adicionales: no puede aplicar términos legales o medidas tecnológicas que restrinjan legalmente a otros de hacer cualquier cosa que permita la licencia.